腎機能の程度を判断する指標(SCr、CCrからeGFRへ)
【推薦】臨床研究に対する統計(医療統計)を学ぶには、株式会社データシードが運営する「いちばんやさしい医療統計」がおすすめです。
腎機能低下と薬物投与法
クレアチニン・クリアランス(CCr)は、腎クリアランス(腎臓が薬物を排泄する能力)の指標として用いられる。
CCr(クレアチニン・クリアランス)は、腎機能の程度、すなわちGFR(糸球体濾過量:glomerular filtration rate)を表す指標の一つであり、「血液中の〈クレアチニン〉を腎臓で除去して尿中に排泄する能力(クリアランス)」を表す。
さて、加齢とともに腎機能は低下していく。あるいは何らかの原因で、腎機能が低下することがあるかもしれない。その場合、血清クレアチニン値(SCr)は上昇し、CCr(クレアチニン・クリアランス)は低下することになる。
そこでもしも、腎排泄型の薬を服用していれば、薬物が体内で蓄積しやすくなり、薬効が増強されたり予期しない副作用が現れたりする恐れがある。
高齢者や腎機能低下患者において、薬物の減量や投与間隔の延長、あるいは変薬を決定するために、CCr(クレアチニン・クリアランス)をどのように使ったらよいのであろうか。
覚えのためまとめてみた。
また最近では、より正確なGFR(糸球体濾過量)の値を求めて、eGFR(推算糸球体濾過量:estimated glomerular filtration rate)が指数計算されるようになっている。
CCrとeGFRとの間にはどのような関係があるのだろうか。合わせて考えてみた。
なお、かつて『塩野義製薬MR生活42年』の中でまとめていた「クレアチニン・クリアランス」(CCr)に関する一文は、基礎の基礎に過ぎなかったことがよく分かる。⇒ シオノギ製薬の「塩酸バンコマイシンTDMソフト」
血清クレアチニン値は腎機能低下の目安になる
クレアチニンは日々筋肉で作られる
エキスパート患者会ホームページ(広島大学病院栄養管理部)では、「患者さんの立場に立って、私たち慢性疾患の患者が、疑問・質問に答えます」とのこと。
Web上の「腎臓の働きと検査」の項では、クレアチニンについて次のように説明している。(2019/06/28確認)
「クレアチニンとは、筋肉内にあるクレアチン(アミノ酸の一種)が筋肉を動かすエネルギーとして使われた後にできる老廃物のひとつである」。
つまり、クレアチニンは筋肉の最終代謝産物であり、私たちの体内では、毎日ほぼ一定量のクレアチニンが筋肉で作られている。
クレアチニンは、腎臓から排出されるので、腎機能が低下すると排出されにくくなり、血中濃度が高まる。
つまり、血清クレアチニン値は腎機能の低下に伴って上昇する。
したがって、血清クレアチニン値は腎機能低下の目安になる。
血清クレアチニンの基準値(男女の別有り)
血清クレアチニンの基準値は、ごくおおざっぱには以下の範囲にある。
(もちろん各施設ごとの細かい基準値有り)
- 男性:0.5~1.0 mg/dL
- 女性:0.4~0.8 mg/dL
血清クレアチニン値と透析導入の目安
血清クレアチニン値が3mg/dL以上になると、透析導入が検討され始める。
血清クレアチニン値(あるいはクレアチニン・クリアランス)の段階(下記三段階)に応じて、そのほかの臨床症状や日常生活障害度を加味して透析決定に至る。
- 血清クレアチニン3~5mg/dL未満(クレアチニンクリアランス20~30mL/min未満)
- 血清クレアチニン5~8mg/dL未満(クレアチニンクリアランス10~20mL/min未満)
- 血清クレアチニン8mg/dL以上(クレアチニンクリアランス10mL/min未満)
(参考:厚生労働省透析導入の基準、腎機能の三段階)
【重要】血清クレアチニン値にはブラインド領域が存在する
血清クレアチニン値には、ブラインド領域が存在する。
つまり、腎機能が軽度に低下し始めた段階において、血清クレアチニン値だけで腎機能の程度を判断することは非常に危険である。
なぜならば、例えば血清クレアチニン値の基準値の上下幅はわずか0.4~0.5mg/dLであるにもかかわらず、その間に、GFR(糸球体濾過量)は、ほぼ半分量まで(正常値の100mL/分から約50mL/分まで)低下するからである。
【下図引用元】腎薬ニュース第10号(2012年3月)平田純生ほか
「eGFRを含めた腎機能推算式の正しい使い方は?」
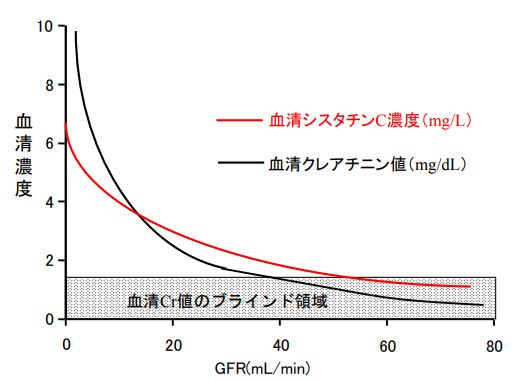
したがって、腎機能低下の初期段階において、腎機能の程度をできる限り正確に把握するためには、血清クレアチニン値だけでは不十分である。
必ずクレアチニン・クリアランスなどを用いて、腎機能(腎クリアランス)をきめ細かく評価する必要がある。
なお、血清シスタチンC濃度では、GFR(糸球体濾過量)の低下を反映して、鋭敏に濃度が上昇している。
クレアチニン値からクレアチニン・クリアランスを計算する
クレアチニンは次のような特長を持っている。
- 体内で毎日ほぼ一定量作られている
- 腎臓の糸球体を通過してほとんど全て尿中に排泄される
- 再び吸収(再吸収)されることはない
したがって、クレアチニン・クリアランス、つまり「血液中の〈クレアチニン〉を腎臓で除去して尿中に排泄する能力(クリアランス)」は、単位時間に腎臓で処理される血液量そのものに相当することになる。
⇒参照「クリアランス:単位時間当たりに処理できる血液量(容積)」
丸一日分の尿を蓄積(畜尿)して、クレアチニンの全量を測定する
腎機能が低下して糸球体濾過量が低下すると、それに応じて尿中に排泄されるクレアチニンの量が減少することになる。
したがって、尿中に排泄されるクレアチニンの量を測定すれば、腎機能の程度を正確に推測することが可能となる。
そのためには、例えば丸一日分の尿を蓄積して、クレアチニンの全量を測定することになる。
(下式のとおり)
実測クレアチニン・クリアランス(mL/min)
= 尿中クレアチニン濃度(mg/dL)×尿量(L/日)/血清クレアチニン濃度(mg/dL)
={尿中クレアチニン濃度(mg/dL)/血清クレアチニン濃度(mg/dL)}×尿量(L/日)
血清クレアチニン値からクレアチニン・クリアランスを推測する計算式がある
実測クレアチニン・クリアランス測定のために、丸一日分の尿を畜尿することはなかなか大変な作業である。
それに対して、血清クレアチニン(SCr)の値は、採血で簡単に測定することができる。
そこで、血清クレアチニン(SCr)の値を使ってクレアチニン・クリアランス(CCr)を推測する計算式が考案されている。
Cockcroft & Gault(コッククロフト・ゴールト)の式である。
Cockcroft & Gault(コッククロフト・ゴールト)の式
Cockcroft & Gault(コッククロフト・ゴールト)の式は、血清クレアチニン値からクレアチニン・クリアランスを推算する計算式であり、古くから汎用されている。
(CG式と略記する場合有り)
Cockcroft & Gaultの式(CG式)
クレアチニン・クリアランス(CCr(mL/分))
={(140-年齢)/(72×SCr(mg/dL)}× 体重(kg)(注:女性は、上記×0.85)
計算に必要な項目は、血清クレアチニン値(SCr:mg/dL)、年齢(性別)そして体重(kg)のみである。
血清クレアチニン値(SCr:mg/dL)
腎機能が低下すると血清クレアチニン値は上昇する。
そのとき、式の分母が大きくなるので、クレアチニン・クリアランスは腎機能の低下とともに低下することを意味している。
血清クレアチニン値(実測値)の取扱いについて
(CG式は)Jaffe法で測定されたSCrを基準に作成された式であるため、本邦のほとんどの施設で採用されている酵素法で測定されたSCrを用いる際は、実測SCrに0.2を加えて計算する必要がある点に留意する。
厚生労働省「高齢者の医薬品適正使用の指針(総論編)」(2018年5月)p.36
注)Jaffe(ヤッフェ)法とは、以前欧米で実施されていた血清クレアチニン測定法のこと。
現在では日米欧共に酵素法が主流となっている。
酵素法におけるクレアチニン・クリアランスは、Jaffe法よりも15~30%高くなる
下記にて、Jaffe(ヤッフェ)法と酵素法で、CG式の計算結果にどの程度の差が出るか計算してみた。
なお、男性60歳(体重60㎏)の場合で、血清クレアチニンの基準値(ごくおおざぱには、酵素法で0.5~1.0 mg/dL)の上限・下限について計算した。
1)酵素法(SCr=0.5)をJaffe法に変換(SCr=0.5+0.2)した場合、クレアチニン・クリアランスは28.6%低い値となる。
- 酵素法:{(140-60)/72×0.5}×60=クレアチニン・クリアランス133.3
- Jaffe法に変換:{(140-60)/72×0.7}×60=クレアチニン・クリアランス95.2
2)酵素法(SCr=1.0)をJaffe法に変換(SCr=1.0+0.2)した場合、クレアチニン・クリアランスは16.4%低い値となる。
- 酵素法:{(140-60)/72×1.0}×60=クレアチニン・クリアランス66.7
- Jaffe法に変換:{(140-60)/72×1.2}×60=クレアチニン・クリアランス55.8
上記から、酵素法の検査結果をJaffe法に変換すると、クレアチニン・クリアランスは15%~30%ほど低い値となることが分かる。
このことは、「(日本の)ほとんどの添付文書はJaffe法のCCrで記載されている」という問題点とも関係してくる。(実践薬学2017,p.171)
つまり、海外における禁忌の基準(Jaffe法による)が「CCr<30mL/分」だったとするならば、日本の添付文書における禁忌の基準(酵素法による)では、15%~30%増しの「CCr<35~40mL/分」としてちょうどよいであろう。(同上,p.171)
ところで上記から、Jaffe法におけるSCr=0.7のとき、クレアチニン・クリアランスがほぼ100mL/分になっていることが分かる。
つまり、CG式(もともとはJaffe法が基準になっている)の基準は、SCr=0.7(酵素法では0.5)くらいということになる。
年齢
クレアチニン・クリアランスは、年齢とともに低下する。
CG式に当てはめると、同じ血清クレアチニン値を示す20歳と80歳を比べた場合、80歳のクレアチニン・クリアランスは、20歳の値の半分になる。
以下にて、血清クレアチニン値1.0、体重60kgとした場合を比較してみる(男性の場合)。
- 20歳:{(140-20)/72×1.0}×60=クレアチニン・クリアランス100.0
- 80歳:{(140-80)/72×1.0}×60=クレアチニン・クリアランス50.0
ただし、最近の日本人を対象にしたデータによると、年齢によるCCrの低下割合は、従来考えられていたよりも小さいことが分かってきた。
つまり、CG式を高齢者に用いた場合、加齢による低下率が実際よりも大きくなり、その結果、腎機能を低く推算してしまう恐れがある。(逆に、若年者では高めになる)
「かつて、GFRは1年に1mL/min程度低下すると考えられていましたが、多くの日本人を対象にした実測GFR(イヌリンクリアランス)を測定すると腎機能は1年に0.5mL/min程度しか低下しないことが分かりました」。(平田2012)
年齢相応の腎機能を推算する(超簡便法)
年齢が25歳を過ぎると、腎機能は1年に0.5mL/分ずつ低下すると考える。
CCr(推測値)=100(正常値)-(年齢-25)×0.5で計算する。
80歳ならば、100-(80-25)×0.5=72.5(女性の場合61.6)となる。
つまり、もしも健康体であったとしても、80歳ともなれば腎機能は若い時の7割程度に低下していることを示している。
ちなみに、CG式の場合は50%の低下である(既述)。
注)菅野ほか2014では、腎機能低下の程度を推測する方法として、「25歳を過ぎると年1%低下すると言われていますから、75歳になると50%低下、つまり半分になります」という考え方を示している。(菅野ほか2014,p.23)
現代は人生100年時代である。
時代とともにヒトの寿命が延びて、見た目年齢が若返っている。
ヒトの一生における年ごとの腎機能低下割合は、時代とともに減少してきているのかもしれない。
体重(kg)
クレアチニン・クリアランスは、体重に比例して増加する。
ところで、血清クレアチニンは筋肉に含まれるクレアチンの最終代謝産物あり,骨格筋量に大きく影響される。
したがって、CG式で体重を代入する場合、肥満患者(脂肪組織の割合が多い)では適正(標準)体重を用いて補正する。
また、痩せた高齢者など(筋肉量が落ちている)では、CG式を安易に用いるべきではない。(後述)
性別
女性は男性に比べて脂肪組織が多く、体重当たりの筋肉量は少ない傾向にある。
そこで、女性のクレアチニン・クリアランスは、上記計算式(男性用)×0.85で求める。
クレアチニン・クリアランスの正常値は80~100mL/分
クリアランスの正常値は、80~100mL/分になる。
そこで、クレアチニン・クリアランスが60mL/分であれば、ごく単純に考えると、腎機能が正常時の約60%(60/100)まで低下していることを示している。
山村ほかp.108では、「おおざっぱな目安として、腎排泄型の薬物の場合、クレアチニンクリアランスが正常値の半分以下になったら、投与方法の変更などを考慮する必要があります」としている。
添付文書の中には、クレアチニン・クリアランスの範囲ごとの薬物動態パラメータが示されていることがある。
そこで例えば、クレアチニン・クリアランスの低下に伴ってT1/2やAUCの値に上昇傾向がみられる場合には、別途クレアチニン・クリアランスに応じた投与量が示されているのが一般的である。
(山村ほか2016、ガバペン錠p.109、クラビット錠p.111)
なお、日本腎臓病薬物療法学会「腎機能低下時に最も注意の必要な薬剤投与量一覧(2019改訂32版)」によれば、取り上げられている薬物の多くで、CCr=60mL/分が減量の第一段階の目安となっている(後述)。
体格に注目する:小柄な患者のクリアランスは低い
血清クレアチニンの基準値は、ごくおおざっぱには以下の範囲にある(既述)。
男性:0.5~1.0 mg/dL
女性:0.4~0.8 mg/dL
したがって、血清クレアチニン値がこの範囲内に入っていれば、腎機能に関しては一安心と考えがちになる。
ところが、CG式に当てはめて検討すると、そうではない場合が多くあり注意が必要である。
例えば、山村ほかでは、65歳(女性)、体重42kgで血清クレアチニン値0.75mg/dLのケースを取り上げている。
小柄で体重の少ない女性の場合である。(山村ほか2016,p.110)
この女性の場合、血清クレアチニン値0.75mg/dLは、なるほど基準値の範囲内(女性:0.4~0.8mg/dL)にある。
ところが、CG式でクレアチニン・クリアランス値を推算すると49.6mL/分になる。
これは正常値のちょうど半分である。
もしも、この女性が腎排泄型の薬物を服用していれば、投与方法(減量や投与間隔の延長など)を検討すべき段階だと言える。
CG式によれば、クレアチニン・クリアランスは体重(厳密には筋肉量)に比例する。
そこで、小柄で体重の少ない女性の場合には、クレアチニン・クリアランスは意外と低値になることがあるので注意が必要である。
体重に注目する:肥満患者では適正(標準)体重を用いて推算する
山村ほかでは、45歳(男性)、身長165cm、体重105kgで血清クレアチニン値1.5mg/dLのケースを取り上げている。(山村ほか2016,p.110)
この男性の場合、血清クレアチニン値1.5mg/dLは、基準値の範囲(男性:0.5~1.0 mg/dL)を外れている。
腎機能が悪化していることを想像させる数値である。
ところが、CG式でクレアチニン・クリアランス値を推算すると92.4mL/分になる。
正常値100mL/分とほとんど変わらない値である。
こうした肥満患者の場合、体重増加の多くの部分は肥満組織が占めている。
そして、CG式は、骨格筋量を評価する式でもある。
肥満気味の体重をそのまま代入したのでは、クレアチニン・クリアランスが大きくなり過ぎてしまう。
単純に考えて、体重が2倍になれば、クレアチニン・クリアランスも2倍になってしまう。
そこで、肥満患者の体重は適正体重に置き換えて推算する。
適正体重=身長の二乗×22=1.65×1.65×22=59.9kg
この適正体重でクレアチニン・クリアランスを計算し直すと、52.7mL/分となる。
正常値の約半分のクリアランス(排泄能力)しかないことが分かる。
BMIと適正体重
日本肥満学会では、BMIが22を適正体重(標準体重)、25以上を肥満そして18.5未満を低体重と分類している。
なお、適正体重とは統計的に最も病気になりにくい体重とされている。
BMI:体格指数(body mass index)=体重(kg)÷身長(m)の2乗(注、身長の単位はメートル)
適正体重=身長の二乗×22
病態に注目する:栄養状態が悪いと血清クレアチニン値は低くなる
痩せた高齢者やサルコペニアの長期臥床患者では、筋肉量が極端に少ない患者が多い。
そうした患者では、血清クレアチニン値が通常考えられるよりも低いことがよくある。
このような場合、腎機能が良くて血清クレアチニン値が低いのか、あるいは、栄養状態が悪くて血清クレアチニン値が低いのか、簡単にはどちらとも判断できず、個々の症例ごとに検討する必要がある。
つまり、年齢(性別)、体重(体格)そして血清クレアチニン値について、CG式に代入する前に総合的に評価しておく必要がある。
フレイルの患者(年齢93歳(女性)、体重50kg、SCr0.4mg/dL)の場合を考えてみる
「実践薬学2017,pp.174-178」では、上記患者(身長不明)をめぐって様々な角度から検討を加えている。
そして結局は、CCr30mL/分前後の値を導き出している。
- SCr0.4mg/dLはあまりにも数値が良すぎる。こうした場合、SCr0.6mg/dLを代入すると良い。
- 体重50kgは肥満サルコペニア状態にあるのだろう。体重30kgを代入してみよう。
- ところで、25歳を超えると、CCrは年に1%ずつ低下していくという。
その考え方で、CG式とは関係なく別の方法で検討してみるのもよいだろう。(前述、菅野ほか2014)
高齢者のCCr判断基準(健康人あるいはフレイル状態の場合)
保険薬局の現場において、「ペットボトルの蓋を自分で開けることができない」フレイルの患者を目の前にしたときは、種々計算するまでもなく、一応の基準として、健常成人(80~100mL/分)の30%である「CCr30mL/分」とし、必要に応じて一段階減量を考慮するのが現実的と思われる。
なお前述のとおり、高齢者(例えば80歳)では、健康な人でも「CCr70mL/分」程度と考えられる。
以上を踏まえて、保険薬局の薬剤師として、私なりに高齢者(75歳以上)のCCr推測基準を以下のように考えてみた。
高齢者(75歳以上)のCCr推測基準(私見)
- フレイル状態(CCr30mL/分)
- 小柄な女性(CCr50mL/分)
- 健康な男性(CCr70mL/分)
高齢者における腎臓排泄型の薬物の減量・変薬などを考えるとき、その前提条件として、CCr値はこれらの数値の周りにばらつくとみてほぼ間違いない。
サルコペニアとフレイル
サルコペニアとフレイルは、一般的には次のように定義されている。
- サルコペニア:筋肉量が減少し、筋力や身体機能が低下している状態
- フレイル:加齢に伴い身体の予備能力が低下し、健康障害を起こしやすくなった状態(虚弱)
フレイル施策を掲げる、国の本当の狙いとは/日本医師会(CareNetニュース)
https://www.carenet.com/news/general/carenet/49391?utm_source=m1&utm_medium=email&utm_campaign=2020011900
高齢社会総合研究機構飯島研究室(東京大学)では、フレイル予防のための『3つの柱』(栄養・身体活動・社会参加)を掲げている。
そこでは、フレイルを予防するためには、筋肉量だけではなく、日常の適度な運動及び他者との交流が大切であるとしている。
世界の潮流は血清クレアチニンからeGFRへ変化している
クレアチニン・クリアランスは、腎機能の指標であるGFR(糸球体濾過量)の近似指標として臨床上よく用いられている。
ただし、これはあくまでも近似値であり、真の糸球体濾過量に対してやや高値傾向を示す。
そこで最近では、eGFR(推算糸球体濾過量:estimated glomerular filtration rate)が用いられるようになっている。
例えば、「ビグアナイド薬の適正使用に関するRecommendation」(2016年5月12日改訂)では、メトホルミンに関して、投与を推奨しないあるいは禁忌の基準を、SCr(酵素法)からeGFRに切り替えている。(実践薬学2017,p.178)
体表面積補正無しの個別eGFRを推算する必要がある
腎機能低下時に最も注意の必要な薬剤投与量一覧(2019改訂32版)日本腎臓病薬物療法学会
「腎機能低下時に最も注意の必要な薬剤投与量一覧」(2019改訂32版)が日本腎臓病薬物療法学会によって作成されている。
腎機能の程度を評価する節目の数値としては、以下のCCr値(100~60~30~15mL/分~透析)が使用されている。
そして、多くの薬物において、これらの数値を基準にして減量が検討されている。
(もちろん、これに当てはまらない場合もある)。
腎機能の程度を評価する節目の数値
- 正常または軽度低下:CCr(60mL/分以上)
- 中等度~高度低下:CCr(30~60mL/分未満)
- 高度低下:CCr(15~30mL/分未満)
- 末期腎不全:CCr(15mL/分未満)
- 透析
なお、これらの数値は、添付文書上のCCr値表示(mL/分:Jaffe法による)であると共に、体表面積未補正eGFR(mL/分)の値とみなすことができる。
参考までに、この「投与量一覧」の最初には以下のことが書かれている。(以下全て引用して列記する)
- CCrで表示している添付文書における血清クレアチニン値測定法は多くがJaffe法によるものであるため、CCr≒GFRと考えてよいものが多い。
- 基本的に患者の腎機能は痩せて栄養状態の悪い患者を除き、体表面積未補正eGFR(mL/min)によって腎機能を推算する。eGFR(mL/min)は多くの薬物の添付文書のCCr表示と同等に扱ってよい。
- 痩せて筋肉量の少ない患者では蓄尿による実測CCr×0.715によりGFRとして評価するか、シスタチンCによる体表面積未補正eGFRを算出して腎機能の評価をする。
- GFRまたはCCrの単位は基本としてmL/minを用いるが、投与量がmg/kgやmg/m2のように固定用量ではない場合にはmL/min/1.73m2を用いる。
標準化eGFRから体表面積補正無しの個別eGFRへ(日本人向け換算式)
- 日本人向けGFR換算式(標準化eGFR)
eGFR(mL/min/1.73m2)=194×Cr(-1.094乗)×Age(-0.287乗)
(女性はこれに×0.739)
- 体表面積補正無しの個別eGFR
=標準化eGFR×(個別体表面積/標準体表面積1.73m2の比)
標準化eGFRは、CKD(慢性腎臓病)の重症度判定に使用するためのものである。
体表面積を全員一律に<1.73m2>と定めて、血清クレアチニン値と年齢(性別)だけで患者の層別化を図っている。
この標準化eGFRを薬物の投与設計に用いることはできない。
なぜならば、標準の体格から外れるほど実測GFRとの誤差が大きくなるからである。
患者個々に薬物の投与量を決定するには、その患者個々の推定GFRを推算する必要がある。
例えば、小柄な患者の体表面積を実態に即して算出するには、Du Boisの式を用いる。
当然、その体表面積は1.73平方メートルよりも小さな値になる。
そしてその結果から、体表面積補正無しの個別eGFRを推算することが大切である。
体表面積補正無しの個別eGFR
=標準化eGFR×(個別体表面積/標準体表面積1.73m2の比)・・・(既述)
体表面積<補正>無しの個別eGFRを推算するには、標準化eGFR(体表面積は一律1.73m2)に対して、「個別体表面積/標準体表面積1.73m2」の比で<補正>をする必要がある。
<補正有り>と<補正無し>の意味を取り違えないことが肝要である。
算定式には、血清クレアチニン値、年齢(性別)に加えて身長、体重も必要となる。
つまり、eGFRにおいては、身長の要素を加えることによって、患者個々の体格をCG式よりも正確に反映した指標になっていると考えることができる。
eGFR・CCrの計算(日本腎臓病薬物療法学会)
eGFR(推算糸球体濾過量)は指数計算をして求めなければならない(既述)ので、計算が複雑になる。
しかし、日本腎臓病薬物療法学会ホームページなどの計算式に、血清クレアチニン値、年齢(性別)、身長、体重を代入すれば、eGFRやCCrを簡単に求めることができる。
https://www.jsnp.org/
山本雄一郎『誰も教えてくれなかった実践薬歴』じほう(2018年)pp.120-121に、その方法と結果が示されている。
80歳(女性)、身長140cm、体重40kg、血清クレアチニン値1.3mg/dLで考えてみる。
◎〈血清クレアチニン値1.3mg/dLそのほかを代入する(酵素法のまま)〉
【重要】体表面積未補正eGFR(21.92mL/min)と、同じく体表面積未補正のCG式におけるクレアチニン・クリアランス値(21.79mL/min)は、ほぼ同じ値となる(下記)。
- eGFRcreat:30.59mL/min/1.73m2
体表面積1.73m2で補正した値である。
CKD重症度分類より、G3bであり、中等度~高度低下と判断できる。 - 体表面積未補正eGFRcreat:21.92mL/min
- CCr(CG式):30.42mL/min/1.73m2
体表面積1.73m2で補正した値である。 - 体表面積未補正CCr:21.79mL/min
Cockcroft&Gaultの式(酵素法の検査値による手計算)と同一の値となる。
◎〈血清クレアチニン値1.3+0.2mg/dLそのほかを代入する(Jaffe法に変換)〉
【重要】体表面積未補正eGFR(18.74mL/min)と、同じく体表面積未補正のCG式におけるクレアチニン・クリアランス値(18.89mL/min)は、ほぼ同じ値となる(下記)。
- eGFRcreat:26.16mL/min/1.73m2
体表面積1.73m2で補正した値である。
CKD重症度分類より、G3bであり、中等度~高度低下と判断できる。 - 体表面積未補正eGFRcreat:18.74mL/min
- CCr(CG式):26.37mL/min/1.73m2
体表面積1.73m2で補正した値である。 - 体表面積未補正CCr:18.89mL/min
Cockcroft&Gaultの式(Jaffe法に変換した検査値による手計算)と同一の値となる。
参考までに、CG式におけるクレアチニン・クリアランスを手計算した結果は、以下のとおりである。
当然のことながら、それぞれ体表面積未補正CCr値(上記)と一致する。
- 酵素法:{(140-80)/72×1.3}×40×0.85=CCr21.79mL/min
- Jaffe法に変換:{(140-80)/72×1.5}×40×0.85=CCr18.89mL/min
CG式は、元々Jaffe法で測定されたSCrを基準に作成された式である。
Jaffe法換算のSCrを用いる限り、CG式は今でも十分に通用する簡便法であることは間違いない。
特に高齢者においては、CG式とeGFR(体表面積補正無し)の差は小さい。⇒次項
年齢とCCr、eGFRの関係を示したグラフ
「実践薬学2017,p.184」図4では、「年齢とCCr、eGFRの関係」をグラフ化して示している。
体重40kg、SCr1.0mg/dL、身長150cmの女性の場合について、年齢別(30歳、40歳、50歳、60歳、70歳そして80歳)に、CCrとeGFR(体表面積補正有り・無し)の計算結果を示したものである。
1)eGFRの数値は、年齢とともに減少していく。
eGFR(体表面積補正無し)の数値は、eGFR(体表面積補正有り)に比べて低い値となっている。小柄な女性(身長150cm、体重40kg)であり、体表面積が小さいという条件が反映されている。
そして、eGFR(体表面積補正無し)とeGFR(体表面積補正有り)のグラフは、ほぼ並行して右肩下がりになっている。年齢にかかわらず、その差である約10mg/dLはほとんど変わらない。(補正有り>補正無し)
2)CCr(CG式による)は、直線的に減少していく。そしてその角度は、eGFRよりも急である。
- 30歳:CCrはeGFR(体表面積補正有り)をほんの少し下回った値となっている。したがって、体表面積補正無しの場合に比べて、約10mg/dL高い値となっている。
- その後:年齢が高くなるにしたがって、CCrは体表面積補正無しの値に近づいている。
- 70歳:CCrはeGFR(体表面積補正無し)とほぼ等しい値となっている。
- 80歳:CCrはeGFR(体表面積補正無し)をほんの少し下回った値となっている。
私の検査報告書
私の検査報告書(近医にて)2020/10/20
- クレアチニン0.78(基準範囲:0.56~1.06)
- eGFR(推算式)74.6
日本腎臓病薬物療法学会ホームページを使って、この検査報告書の値を検算してみた。
(代入された正確な数値を教えてもらっていないので、仮に身長169cm、体重75kgとする)
https://www.jsnp.org/
その結果は、以下のとおりである。
この検査報告書の「クレアチニン0.78mg/dL」は、「血清クレアチニン値0.78mg/dL」(酵素法)であることが分かる。
そして、同じく「eGFR(推算式)74.6」は、標準化eGFR(体表面積補正)であることが分かる。
もちろん、この場合「血清クレアチニン値0.78mg/dL(酵素法)」を代入して計算している。
血清クレアチニン値をJaffe法に変換すると、「血清クレアチニン値(0.78+0.2)mg/dL」(Jaffe法)となる。
この値を代入して計算すると、「体表面積未補正CCr:72.28mL/min」を得る。
そして、この体表面積未補正のCCr(クレアチニン・クリアランス)は、CG式に血清クレアチニン値(Jaffe法)を代入して求めた値と同一であることが分かる。
つまり、血清クレアチニン値(酵素法)を用いて計算した「eGFR(推算式)74.6」(標準化eGFR(体表面積補正))と、血清クレアチン値(Jaffe法)を用いて計算した「体表面積未補正CCr:72.28mL/min」はほぼ等しい値となっていることが分かる。
結局、この検査報告書の「eGFR(推算式)74.6」つまり「標準化eGFR(体表面積補正)」は、血清クレアチニン値を酵素法からJaffe法に変換してCG式で換算した「体表面積未補正CCr:72.28mL/min」とほぼ等しいことを示している。
繰り返しになるが、「Jaffe法換算のSCrを用いる限り、CG式は今でも十分に通用する簡便法であることは間違いない」。
ただし、肥満気味の人では、理想体重を使う方がよいであろう。
日本腎臓病薬物療法学会ホームページでは、理想体重も表示されるのでその値を使用すればよい。
実際の計算結果は、以下のとおりである。
72歳男性、体重75kg(身長169㎝)、血清クレアチニン値0.78mg/dL
- eGFRcreat:74.61mL/min/1.73m2
体表面積1.73m2で補正した値である。 - 体表面積未補正eGFRcreat:80.03mL/min
- CCr(CG式):84.67mL/min/1.73m2
体表面積1.73m2で補正した値である。 - 体表面積未補正CCr:90.81mL/min
CG式におけるクレアチニン・クリアランスを手計算してみると、次のようになる。
- 酵素法:{(140-72)/(72×0.78)}×75=クレアチニン・クリアランス90.81
この値90.81は、体表面積未補正CCr:90.81mL/minと一致している。
これをJaffe法に変換してみる。
(血清クレアチニン値0.78+0.2mg/dLとする)
- eGFRcreat:58.12mL/min/1.73m2
体表面積1.73m2で補正した値である。 - 体表面積未補正eGFRcreat:62.34mL/min
- CCr(CG式):67.39mL/min/1.73m2
体表面積1.73m2で補正した値である。 - 体表面積未補正CCr:72.28mL/min
CG式におけるクレアチニン・クリアランスを手計算してみると、次のようになる。
- Jaffe法:{(140-72)/(72×(0.78+0.2))}×75=クレアチニン・クリアランス72.28
この値72.28は、体表面積未補正CCr:72.28mL/minと一致している。
以上を総合的に判断して、CCr:72~75mg/dLとしてよいであろう。
ただし、多少肥満気味であり理想体重を用いるべきかもしれない。
腎機能評価にはイヌリンクリアランスを用いるのが理想的
腎クリアランスと糸球体濾過、尿細管での分泌及び再吸収には、次のような関係が成り立っている。
腎クリアランス=糸球体濾過量+尿細管での分泌-尿細管での再吸収
これに対してイヌリンは、次のような性質を持っている。
- 生体内で全く代謝されない
- 血漿タンパクと全く結合しないため100%糸球体で濾過される
- 尿細管で再吸収されない
- 尿細管で分泌もされない
したがって、「糸球体濾過されたイヌリン量=尿中に排泄されたイヌリン量」となる。つまり、イヌリン・クリアランスはGFRに相当し、その正常値は100mL/分となる。
ただし、イヌリンクリアランスを測定するには、イヌリン製剤を静注する必要がある。また測定が非常に煩雑であり実臨床ではほとんど用いられない。
クレアチニン・クリアランスの利便性
クレアチニンは、筋肉中に存在するクレアチンから一定速度で産生され続けている。したがって、クレアチニンをわざわざ静注投与する必要はない。そして、イヌリンとほぼ同様の条件を満たしているため、ほぼ「糸球体濾過されたクレアチニン量=尿中に排泄されたクレアチニン量」と考えてよい。
ただし、実際には尿細管から多少分泌されるようである。
シスタチンCを考える
シスタチンCは、腎機能マーカーとして2005年10月に保険適用(3か月に一度測定可)となっている。
シスタチンCの特長は以下のとおりである。
- 全身の細胞から一定の割合で産生されるタンパク質である
- 産生量は生涯を通じてあまり変動せず、年齢や性別の影響を受けにくい
- 全て糸球体で濾過されるため、血中濃度はGFRに依存する
- 軽度腎障害に反応して血清濃度が上昇する
(血清クレアチニン値のブラインド領域でも血清濃度が上昇する)
参考資料
最後に、複雑な各種計算結果は、以下のWebで簡単に求めることができる。
eGFR・CCrの計算(日本腎臓病薬物療法学会)
https://www.jsnp.org/
「eGFRを含めた腎機能推算式の正しい使い方」については、下記が参考になる。
参考)「eGFRを含めた腎機能推算式の正しい使い方は?」,平田純生ほか,育薬ニュース第10号(2012年3月)pp.1-6
(熊本大学薬学部付属育薬フロンティアセンター・薬剤師サロン)
参考)腎臓病に関するQ&A(平田純生)
http://www.pharm.kumamoto-u.ac.jp/Labs/clpharm/database/docs/qa02.pdf
参考)菅野彊・井上映子『絶対使える!臨床検査値』南山堂(2014年)
関連URL及び電子書籍(アマゾンKindle版)
1)サリドマイド事件全般について、以下で概要をまとめています。
⇒サリドマイド事件のあらまし(概要)
上記まとめ記事から各詳細ページにリンクを張っています。
(現在の詳細ページ数、20数ページ)2)サリドマイド事件に関する全ページをまとめて電子出版しています。(アマゾンKindle版)
『サリドマイド事件(第7版)』
世界最大の薬害 日本の場合はどうだったのか(図表も入っています)
www.amazon.co.jp/ebook/dp/B00V2CRN9G/
2015年3月21日(電子書籍:Amazon Kindle版)
2016年11月5日(第2版発行)
2019年10月12日(第3版発行)
2020年05月20日(第4版発行)
2021年08月25日(第5版発行)
2022年03月10日(第6版発行)
2023年02月20日(第7版発行)、最新刷(2023/02/25)本書は、『サリドマイド胎芽症診療ガイド2017』で参考書籍の一つに挙げられています。
Web管理人
山本明正(やまもと あきまさ)
1970年3月(昭和45)徳島大学薬学部卒(薬剤師)
1970年4月(昭和45)塩野義製薬株式会社 入社
2012年1月(平成24)定年後再雇用満期4年で退職
2012年2月(平成24)保険薬局薬剤師(フルタイム)
2023年1月(令和5)現在、保険薬局薬剤師(パートタイム)


